| “可防可治”的肺动脉高压 ——慢性血栓栓塞性肺动脉高压 |
||
| 来源:万钧 | 浏览:2383 | 日期:2021-12-27 13:51 |
肺动脉高压的患病率英国为97/100万,女/男比为1.8,美国年龄标准化的死亡率为(4.5~12.3)/10万。肺动脉高压有五大类,而其中第四大类——慢性血栓栓塞性肺动脉高压(Chronic Thromboembolic Pulmonary Hypertension,CTEPH)尤其需要关注,因为这是一类可以预防、可以治愈的肺动脉高压,也是唯一类可能不需要通过肺移植而获治愈的肺动脉高压(Eur Heart J,2016,37(1):67-119.)。
CTEPH是以肺动脉血栓机化、肺血管重构致血管狭窄或闭塞,肺动脉压力进行性升高,最终导致右心功能衰竭为特征的一类疾病(肺血栓栓塞症诊治与预防指南,中华医学杂志,2018,98(14):1060-1088)。
急性肺栓塞(APTE)与CTEPH关系密切。国际前瞻性队列研究发现APTE2年症状性CTEPH累积发病率为3.8%(95%CI:1.1-6.5)我国的研究也发现APTE后3年CTEPH累积发病率为1.7%(95%CI,0.7-2.7%),而在CTEPH中约有74.8%具有APTE病史(N Engl J Med 2004;350:2257-64.Circulation 2011;124:1973–1981.J Thorac Dis.2015;7:1927-38.Eur Respir Rev 2017;26:160112)。在CTEPH发病中血栓不溶、机化是始动因素,继而产生肺血管重构,导致管腔出现机械的狭窄或梗阻,最终产生肺动脉高压。因此,在某种程度上可以说CTEPH是APTE严重的慢性并发症。反言之,如果对APTE做到及时诊断、及时治疗、长期管理则可有效地减少APTE后CTEPH的出现,这其中对APTE进行充分、有效地抗凝治疗,是预防或减少血栓机化、有效预防或减少CTEPH的关键。
CTEPH的病理学研究发现,导致血管狭窄、阻塞的有机化的血栓,还有重构的血管壁。因此,对于CTEPH患者单纯抗凝只能预防新的血栓形成,并不能去除机化血栓,更无法改变血管重构,溶栓对于机化的血栓同样无济于事也不具有适应证,只有通过手术清除机化血栓与增厚的血管内膜,才有可能从根本上解决了引起肺动脉高压的机械梗阻。这种手术就是现在国内外专家普遍认同的、用于CTEPH患者的、首选治疗方案——肺动脉血栓内膜剥脱术(Pulmonary Endarterectomy,PEA)。目前对于CTEPH的治疗已基本形成以PEA手术为主,以药物治疗、球囊扩张成形术为辅的综合策略(见图1)。
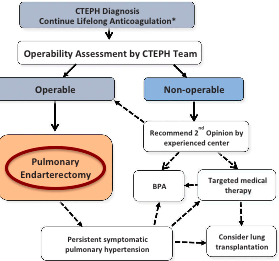
图1 CTEPH治疗策略(引自Eur Respir Rev 2015; 24: 263–271 )
PEA手术流程大致包括:正中开胸、体外循环、深低温、分段停循环、建立平面、血栓内膜剥脱(图2)。手术难度大,如何保证其最终的成功,已不仅仅是外科范畴的临床问题,这涉及术前评估、术中操作、术后管理等方方面面,是一个多学科合作的团队工作,涉及呼吸与危重症医学科、心血管外科、麻醉科、体外循环学科、心脏内科、放射影像科、超声医学科等。

图2肺动脉血栓内膜剥脱术示意图(Ann Thorac Surg 2003;76:1457–1464)
术前需要由有经验的多学科团队组织呼吸与危重症医学科、心血管外科、放射影像科、超声医学科等来综合评判其手术可行性、预期获益;同时与麻醉科、体外循环学科协商术中可能遇到的问题;并全面评估患者的健康状况,明确其手术耐受性,必要时于术前对相关合并疾病进行处理;还要与术后管理的重症医学科协商术后的生命支持、并发症处理等。
术前第一次评估被认为不适合进行PEA手术,应当由手术经验更为丰富的团队进行二次评估,以得出当时疾病状态下是否适合手术。需要强调的是随着时间的推移、疾病的变化,原来不能手术的患者有可能在某个阶段具备手术可能,因此,手术可行性评估应是动态的,也就是患者在疾病的不同阶段都应该进行。
PEA手术的可行性评估主要包括以下几个方面:
1、慢性血栓:肺栓塞患者,经过充分抗凝治疗3月后,血栓仍然存在;
2、心功能不全:WHO功能分级II-IV级;
3、肺动脉高压:平均肺动脉压力(mPAP)>25 mmHg,肺细小动脉楔压(PAWP)≤15 mmHg;
4、肺血管阻力:术前肺血管阻力(PVR)>300 dyn.s/cm5;
5、血栓部分与预期获益性:术前影像评估以明确血栓栓塞程度与血流动力学(mPAP、PVR等)是否匹配,有助于明确PEA术后的预期临床获益,匹配越高、预期获益越大,手术价值越大;一般认为,如果术前预测手术可使PVR下降>50%,术后效果好;预测手术后PVR下降<50%,手术效果差,术后病死率高;
6、手术操作性评价:血栓性疾病主要累及主干、叶、段肺动脉等近端血管,多适于行PEA手术,段肺动脉以远的病变对于大多数外科医生而言更具有挑战性;
7、手术安全性评价:
a)PVR>1000 dyn.s/cm5的患者,手术风险明显增加;但无PVR、CO或PAP的手术禁忌界值,即使PVR>1500 dyn.s/cm5,如评估手术可去除大部分病灶,术后PVR可显著下降,则手术效果仍较满意;
b)合并严重的基础疾病:合并显著的肺功能异常(终末期)为手术禁忌;严重左心功能不全为手术禁忌;严重肝肾功能不全为手术禁忌,但如为右心衰继发者,不是禁忌证;合并恶性肿瘤且预期寿命有限者,或其他无法体会到术后功能改善的患者,通常不建议手术;
c)年龄:不是禁忌,>75岁风险增加。
术中,需要心血管外科、麻醉科、体外循环学科甚至影像科进行高效地合作,在保证安全的前提下进行血栓内膜剥脱术。
术后管理主要由危重症医学科承担,但仍需要呼吸科、心血管外科、超声科、放射影像科来综合评价病情,协助制定相关治疗方案。
可以说,肺动脉血栓内膜剥脱术是对于肺血管疾病诊疗团队极高级别的考验,从诊断、术前评估、手术实施、术后管理等多方面全方位地体现了团队的诊疗水平与临床能力,可以说经验丰富的团队合作是肺动脉血栓内膜剥脱术最有力的保障。
美国的圣地亚哥医学中心(University of California San Diego,UCSD)是国际最大的CTEPH中心,截至目前为止已经完成了3000多例PEA手术,手术死亡率已经降到了1%左右。中日医院呼吸中心在王辰院士的领导下,经过肺栓塞与肺血管病团队的积极努力,成立了由心血管外科、呼吸内科、麻醉科、影像科、重症监护病房等组成的CTEPH诊断与治疗小组,其中包括3位接受过美国圣地亚哥医学中心PEA手术小组培训的医生,本团队在国际知名专家Michael Madani,Nich Kim的指导下,并与国内外本学科领域的专家与团队保持密切的合作与交流,相信这一诊疗团队的成立会为更多的CTEPH患者带来福音。
(原文发表于《医师报》)